Das Erkennen von Delirrisiken und die Vermeidung von Delirien sind bedeutsame Faktoren für die Patientensicherheit, da Delirien die Patientensicherheit (Sturz, Ziehen von Drains usw.) und den Verlauf der Rekonvaleszenz gefährden können. Um den Betroffenen eine bestmögliche Betreuung zu ermöglichen, ist gerade in komplexen, sich schnell verändernden Patientensituationen eine interprofessionelle Zusammenarbeit notwendig. Sie ist eine unabdingbare Voraussetzung für die patientenorientierte Betreuung. Bei Patient*innen mit einem Delir zeigen sich unmittelbare Konsequenzen eines fehlenden interprofessionellen Informationsaustausches und somit mangelnder Zusammenarbeit deutlich.
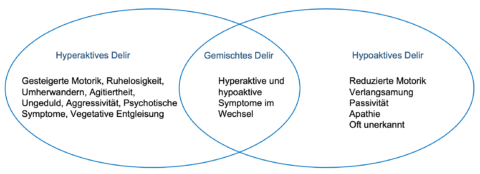
Das Delir ist bei stationären Patient*innen eine häufige Komplikation und durch Störungen des Bewusstseins, der Orientierung und der Wahrnehmung gekennzeichnet. Man geht davon aus, dass rund 10 bis 15 Prozent der Patient*innen auf chirurgischen Stationen und etwa 15 bis 25 Prozent der Patient*innen auf internistischen Stationen sowie 30 bis 40 Prozent aller Patient*innen über 65 Jahre im Verlauf ihres stationären Aufenthaltes ein Delir entwickeln. Bei bestimmten Erkrankungen sind Delire besonders häufig: Verbrennungen 20 bis 30 Prozent, AIDS 30 Prozent, Herzoperationen 70 Prozent, Hüftgelenksoperationen nach Fraktur 40 bis 50 Prozent.